【コラム・室生勝】前回の家族の看(み)取りについてのコラムは言葉足らずであった。家族だけで看取る場合は、呼吸の完全停止の確認を時間をかけて行い、それを死亡時刻とする。医師は深夜の臨終に立ち会わなくてもよく、出来るだけ早く死亡確認を行えばよいと考えている。
認知症の終末期は、一般に後期高齢者の最期の症状と変わらないが、アルツハイマー型認知症や脳血管性認知症の末期には、けいれん発作が見られることがある。いまにも死にそうな状態に見えるが、数分でおさまることが多い。何回も繰り返すようなら、けいれん止めの座薬も必要である。
末期がんでは、亡くなる1~2カ月前になると食欲は低下し、ベッドで過ごす時間が多くなる。下肢筋力が弱くなって、歩行は一部介助となり、見た目にも衰弱し、死が間近であることが分かるようになる。身の置き所のない体のだるさ、吐き気・嘔吐(おうと)、便秘はつらく、末期になると3分の2以上の人が痛みで苦しむ。
痛み、倦怠(けんたい)感などの身体症状だけでなく、落ち込みや悲しみなどの精神的な苦痛、迫り来る死への恐怖なども患者を苦しめる。これらの身体的、精神的苦痛をできるだけ取り除き、自分らしい生活を送れるように支えるのが緩和ケアである。
在宅緩和ケアは、定期的に通院する病院の担当医師以上に、かかりつけ医が大きな役割を担っている。がん発症以前から一般的な病気の治療や健診を受けていた患者にとって、かかりつけ医は患者の日常生活や家族の様子をよく知る医師であり、相談にも応じてくれる。
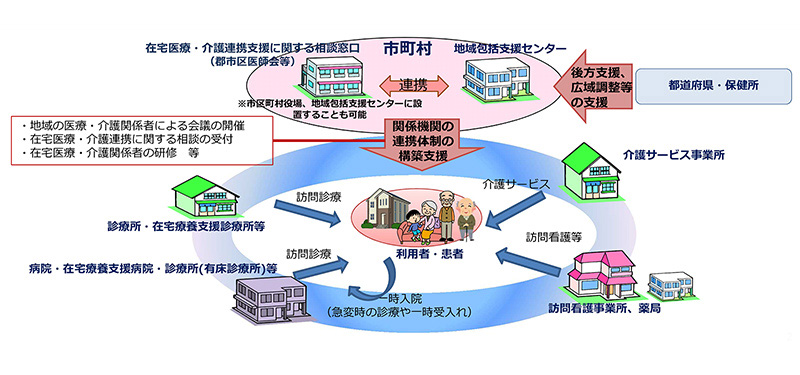
在宅医療と介護サービスマップ
「つくば市在宅医療と介護のサービスマップ」を見ると、緩和ケアの一部である「疼痛(とうつう)緩和」を実施する診療所は51カ所中26カ所である。疼痛緩和の薬剤の進歩はめざましく、研修会もたびたび行われている。
このマップから分かるように、疼痛緩和のほか、「自宅で受けることができる機器の管理や対応」として、「褥瘡(じょくそう)」「膀胱(ぼうこう)留置カテーテル」「在宅酸素」「点滴」は、51診療所の3分の2が対応してくれる。胃ろうを含む「経管(けいかん)栄養」は、約半数の診療所が管理できるとしているが、「中心静脈栄養」「人工肛門」「人工膀胱」は3分の1以下、「人工呼吸器」は8診療所と少ない。
外来診療をせず、在宅医療を専門にしている医師は5人おり、在宅医療機器管理にも精通している。診療所46カ所も機器管理が可能な在宅医療を行っているが、複数の診療所が得意な機器管理で協力し合うグループ化と、在宅医療専門医との連携が望まれる。
在宅医療を行っている医師にとっては、訪問看護師は頼りになるパートナーである。定期的に訪問し、患者の訴えを聴き、表情や皮膚の観察、脈や血圧の測定、家族への介護指導などを行う。24時間体制の電話相談や緊急時訪問もしてくれる。緩和ケアでは、患者や家族の苦しさや悩みを聴き、心のケアを担っている。
2035年には団塊世代が80歳以上の死亡平均年齢となり、「多死時代」を迎える。つくば市でも看取りの場としての病院や施設は足りなくなり、在宅看取りが増えるだろう。市医師会は、2035年問題に備える体制づくりを進めてほしい。(高齢者サロン主宰)
➡室生勝さんの過去のコラムはこちら